Les lésions du bas appareil sont fréquentes au cours des traumatismes du bassin et s’intègrent parfois dans un contexte de polytraumatisme. L’atteinte la plus fréquente est l’atteinte urétrale, souvent observée chez l’homme. Cette affection n’est pas l’apanage de l’adulte jeune et peut s’observer dans les âges extrêmes de la vie. L’intérêt de la question réside dans l’importance de la prise en charge initiale. Les premiers gestes effectués en urgence le plus souvent à la hâte pouvant avoir des conséquences graves chez les blessés. Si la prise en charge thérapeutique des atteintes vésicales est bien codifiée pour la plupart des auteurs, celle des traumatismes récents de l’urètre est encore sujette à controverse et la conduite thérapeutique n’est pas univoque. Les uns préconisent une réparation immédiate, d’autres préfèrent une plastie urétrale tardive pour guérir une sténose constituée, mais la voie médiane de l’urgence différée qui intervient sur des lésions stabilisées mais non organisées, fait de plus en plus d’adeptes. Toutefois faire un diagnostic précis et un bilan détaillé des lésions urologiques en dehors de toute précipitation, constitue la clé d’une conduite thérapeutique cohérente.
RAPPEL ANATOMIQUE
Anatomie du bassin
Les os du bassin
Le bassin osseux est constitué par 3 os. Les 2 os coxaux latéralement et le sacrum en arrière. Les 2 os coxaux sont reliés au sacrum par les articulations sacro-iliaques et en avant ils sont réunis entre eux par la symphyse pubienne. L’os coxal est formé par la fusion de 3 os séparés chez le fœtus, l’ilion, l’ischion et le pubis. Le sacrum est constitué par la fusion de 5 vertèbres sacrées. Le coccyx, reliquat du squelette caudal des quadrupèdes, est formé par la fusion de 4 vertèbres coccygiennes. L’ilion, l’ischion el le pubis participent tous les trois à la constitution du cotyle de l’articulation coxo-fémorale.
Les articulations du pelvis
❖a. L’articulation lombo-sacrée : C’est l’articulation entre la 5ème vertèbre lombaire et la base du sacrum qui sont unies par un disque intervertébral, elle est renforcée par les ligaments ilio-lombaires.
❖b. L’articulation sacro-iliaque : articulation synoviale, très résistante, de type plane irrégulière entre les surfaces articulaires du sacrum et de l’ilion, est revêtue de cartilage et renforcée par les ligaments sacroiliaques antérieur, postérieur et interosseux, transmet le poids du corps à l’os coxal.
❖c. L’articulation sacro-coccygienne : est une articulation cartilagineuse entre le sacrum et le coccyx renforcée par les ligaments sacrococcygiens antérieur, postérieur et latéral.
❖d. La symphyse pubienne : est une articulation cartilagineuse entre les pubis sur le plan médian.
ANATOMIES DE LA VESSIE
Généralités
La vessie est un organe musculo-membraneux dans lequel l’urine, secrétée de Façon continue par les reins, s’accumule et séjourne dans l’intervalle des mictions.
Situation et projection
La vessie est située à la partie antérieure et médiane de la cavité pelvienne, occupant la quasi-totalité de la loge vésicale. Placée immédiatement au-dessus du plancher pelvien chez la femme, elle en est séparée chez l’homme par la prostate et le segment initial de l’urètre. Lorsqu’elle est vide, la vessie est un organe purement pelvien qui se projette en avant au niveau de la symphyse pubienne et du corps des deux pubis. Lorsqu’elle est pleine et distendue, elle remonte au-dessus du plan du détroit supérieur en arrière de la paroi abdominale antérieure jusqu’au niveau de l’ombilic.
Morphologie extérieur
Elle dépend de l’état de la vessie.
·A l’état de vacuité : La vessie prend une forme prismatique triangulaire et Présente :
– une face postéro-inférieure ou base vésicale de forme triangulaire à sommet antéro-inférieur correspondant à l’orifice urétral, et à base postérieure recevant les uretères au niveau de ses angles latéraux ;
– une face antéro-inférieure convexe en avant, également triangulaire à base inférieure et à sommet supérieur prolongé par le canal de l’ouraque
– une face supérieure triangulaire à sommet antérieur se prolongeant également par l’ouraque et à base postérieure concave dans son ensemble ;
– un bord postérieur séparant la base de la face supérieure ;
– deux bords latéraux, mousses séparant la face supérieure de la face antéro-inférieure.
· A l’état de réplétion : La vessie prend une forme ovoïde globuleuse, le sommet de sa face supérieure distendue pouvant remonter jusqu’au niveau de l’ombilic.
On oppose schématiquement deux parties différentes :
– La base vésicale, fixe, correspondant à la face postéro-inférieure comprenant l’abouchement des orifices urétéraux et de l’orifice urétral :
C’est le trigone vésical.
– Le dôme vésical mobile, comprenant la face supérieure et la face antéro-inférieure, est la partie extensible et contractile de la vessie.
Dimensions
La vessie mesure environ 6 cm de longueur et 5 cm de largeur à l’état de vacuité. Elle double ses dimensions à l’état de réplétion. La compliance vésicale est importante ; la capacité maximale est de 2 à 3 litres avec une capacité physiologique de 200 ml pour le premier besoin d’uriner.
Configuration interne
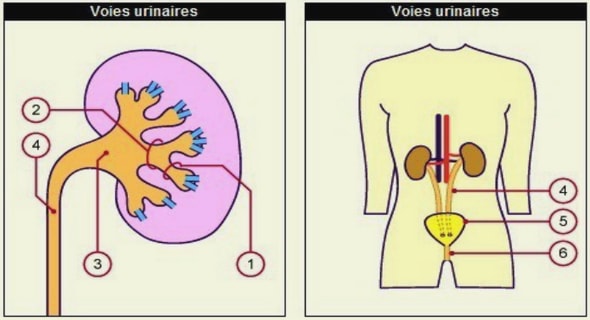
❖ Le trigone vésical : Il se situe au niveau de la base de la vessie, il est délimité par trois orifices :
· En arrière : les deux orifices urétéraux réunis entre eux par un bourrelet transversal, le bourrelet inter-urétéral. Ces orifices se présentent sous la forme de deux fentes obliques en avant et en dedans, d’environ 2 à 5 mm de longueur. Ces orifices s’ouvrent et s’arrondissent en devenant saillants dans la cavité vésicale au moment de l’expulsion de l’urine par l’uretère.
En avant : l’orifice urétral correspondant au col vésical.
– Le bas fond vésical : Il se définit comme la partie de la face postéro-inférieure située en arrière du bourrelet inter-urétéral.
– Le dôme vésical : Il est formé par le reste de la vessie.
Vascularisation et innervation
➤ La vascularisation artérielle :
Elle est répartie en trois pédicules.
➤ Le pédicule supérieur: est formé par des branches latérales de l’artère ombilico-vésicale et des rameaux de l’artère obturatrice.
➤ Le pédicule inférieur: est le plus important et est généralement étalé dans Le sens antéro-postérieur. Il a une constitution différente chez l’homme et la femme.
● Chez l’homme : Il est formé au dépens de l’artère génito-vésicale, Branche antérieure de l’artère iliaque interne, qui après un court trajet sur la paroi pelvienne se dirige vers les vésicules séminales obliquement En bas en avant et en dedans en croisant l’uretère. Elle se divise au bord latéral de la vessie en ses deux branches terminales :
– l’artère vésiculo-déférentielle : vascularisant la face postérieure des vésicules séminales et la portion terminale du canal déférent donnant Quelques rameaux à la base vésicale,
– l’artère vésico-prostatique : qui se divise au contact de la base vésicale en artère prostatique qui descend sur les faces latérales de la prostate et une artère vésicale inférieure vascularisant le trigone vésical.
● Chez la femme : Il est formé au dépens de l’artère utérine donnant les branches vésico-vaginales qui, cheminant dans la cloison vésico-vaginale, se ramifient à la base vésicale. Ce pédicule est complété par quelques rameaux issus de l’artère vaginale longue et des artères cervico-vaginales. Il est complété par des branches de l’artère rectale moyenne.
➤ Le pédicule antérieur : moins important, est formé par l’artère vésicale antérieure, branche de l’artère honteuse interne située dans le périnée antérieur.
❖ La vascularisation veineuse : Les veines vésicales ont une disposition différente de celles des artères puisqu’il n’existe pas de veines ombilicales. Elles se regroupent en trois pédicules :
– un pédicule antérieur : se drainant dans le plexus veineux préprostatique,
– un pédicule latéral : le plus important, se jetant dans le plexus veineux vésico-prostatique ;
– un pédicule postérieur : rejoignant les veines séminales et déférentielles chez l’homme et les veines vésico-utérines chez la femme.
➤ . Innervation
Les nerfs vésicaux proviennent :
– Surtout du plexus hypogastrique.
– Des racines sacrées S3 et S4.
|
Table des matières
INTRODUCTION
PREMIERE PARTIE : RAPPELS
I. Rappel ANATOMIQUE
1. Anatomie du bassin
1.1. Les os du bassin
1.2. Les articulations du pelvis
2. Anatomies de la vessie
2.1. Généralités
2.2. Situation et projection
2.3. Morphologie extérieure
2.4. Dimensions
2.5. Configuration interne
2.6. Les moyens de fixité
2.7. Les rapports
2.8. Vascularisation et innervation
3. Anatomie de l’urètre
3.1. Introduction
3.2. Anatomie descriptive
3.3. Rapports de l’urètre
3.4. Vascularisation-innervation de l’urètre
2. Etiopathogénie
2.1. Les traumatismes
2.1.1. Traumatismes du bassin
2.1.3. LES LESIONS VESICALES
3.2. Diagnostic clinique
4. LES EXAMENS COMPLEMENTAIRES
4.1. La radiographie du bassin
4.2. L’échographie pelvienne
4.3. L’urographie intra-veineuse en urgence
4.4. La cystographie rétrograde opaque
5. FORMES CLINIQUES
5.1. Formes de diagnostic tardif et formes méconnues
5.2. Formes associées
5.3. Diagnostic de traumatisme de l’urètre
6. Complications
6.1. Hémorragie
6.2. Extravasation urinaire
6.3. Rétrécissements de l’urètre
6.4. Impuissance
7. Traitement des lésions urinaires
7.1. Les principes thérapeutiques
7.2. Traitement des lésions vésicales
7.3. Traitement des lésions urétrales
DEUXIEME PARTIE
1. CADRE DE L’ETUDE
2. Patients et méthodes
2.1. Patients
2.2. Méthodes
3. Résultat
3.1 La fréquence
3.3 Le sexe
3.4Les circonstances de survenue
3.5Le mécanisme lésionnel
3.6Le type de lésion
3.7 Manifestations cliniques initiales
3.8 Geste thérapeutique initial
3.9 Le mode de révélation de la sténose
3.10Délais entre le traumatisme initial et le rétrécissement actuel
3.11 Répartition selon les examens radiologiques
3.12 Siège de la lésion
3.13 Traitement définitif
4 DISCUSSION
4.1 Fréquence
4.2 Age des patients
4.3 Mécanisme des lésions
4.4 Manifestation clinique
4.5 Prise en charge initial
4.6 Le délai entre le traumatisme et le rétrécissement
4.7 Les examens paracliniques
4.8 Topographie de la lésion
4.9 Le traitement définitif de la lésion urétrale
CONCLUSION
REFERENCES