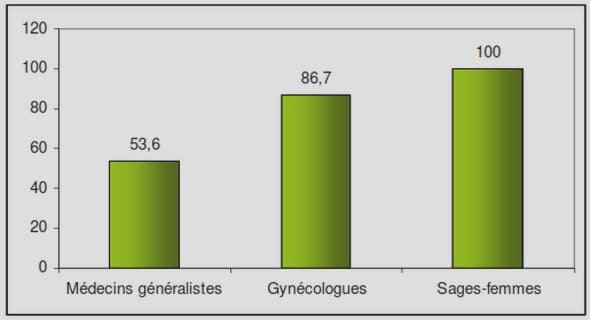
Télécharger le fichier pdf d’un mémoire de fin d’études
LES BETA-LACTAMINES A NOYAU CEPHEME
Elles sont représentées par les céphalosporines constituées d’un cycle béta-lactame accolé à un cycle dihydrothiazolidine, et sont subdivisées en 4 groupes :
Les céphalosporines de première génération :
– Céfalotine
– Céfazoline
– céfaloridine
Leur spectre d’activité regroupe les staphylocoques, les streptocoques et les entérobactéries.
Les céphalosporines de deuxième génération
Elles sont actives sur les staphylocoques, les streptocoques et certaines entérobactéries. On y retrouve :
– Céfoxitine
– Céfuroxime
– Céfamandole
Les céphalosporines de troisième génération
– Céfotaxime
– Ceftazidime
– Ceftriaxone
Les céphalosporines de quatrième génération
Elles ont un spectre élargi et sont actives sur la majorité des germes d’importance médicale (gram négatif y compris pseudomonas et gram positif). Comme exemples :
– Cefepime
– Cefpirome
LES BETA-LACTAMINES A NOYAU PENEME Les Carbapénémes :
imipénéme
sulfapénémes
oxapénémes
LES MONOBACTAMES
Le seul représentant de cette famille est l’aztréonam dont le spectre d’activité concerne :
– les bacilles gram négatif sécrétrices de béta-lactamases
– streptocoques
– staphylocoques
Les beta-lactamines sont la famille d’ATB la plus utilisée notamment en médecine générale pour traiter les infections pulmonaires, de la gorge, des gencives, des dents etc.
LES AMINOSIDES
Mécanisme d’action
Ce sont des antibiotiques bactéricides à large spectre, possédant une structure aminoglycosidique. Ils agissent en perturbant l’intégralité de la membrane externe et de la membrane plasmique des bactéries en se fixant sur l’ARN ribosomal sur la sous-unité 30S avec une forte affinité : ce qui entraine des erreurs de lecture des ARN messagers donnant des protéines anormales qui s’incorporent à la membrane et l’altèrent.
Classification On retrouve dans cette classe :
– les aminosides de première génération : kanamycine
– les aminosides de deuxième génération : Amikacine, Gentamicine, Tobramycine
– les aminosides de troisième génération : Nétilmycine
LES PHENICOLES
MECANISME D’ACTION
Ils agissent sur la synthèse protéique, interviennent au niveau de l’incorporation des amino acides :
– empêchent la fixation sur le ribosome des ARNt
– inhibent la transpeptidase qui lie les amino acides ensemble
CLASSIFICATION
Ce sont des ATB bactériostatiques à large spectre qui couvre une grande variété de germes à gram négatif et à gram positif. Nous avons dans ce groupe :
– Chloramphénicol
– Thiamphénicol
LES QUINOLONES
MECANISME D’ACTION
Les quinolones inhibent l’ADN gyrase qui change la topologie de l’ADN.
Elles se fixent sur la sous-unité A de la gyrase en entrainant une fragmentation de l’ADN, responsable de la mort de la bactérie.
CLASSIFICATION
Ce sont des ATB bactéricides à large spectre, possédant une structure de base comportant un cycle accolé à un hétérocycle pipérazine en position 7 et un atome de fluor en position 6. On distingue :
Les quinolones de première génération ou non fluorés : Acide
nalidixique – acide oxolinique -acide pipémidique -acide piromidique – enoxacine
Les quinolones de deuxième génération ou fluoroquinolones :
Norfloxacine, Pefloxacine, Ciprofloxacine, ofloxacine.
Les quinolones de troisième génération : sparfloxacine
Leur spectre d’activité concerne les entérobactéries, les staphylocoques, les pseudomonas (inconstant) et pneumocoques pour sparfloxacine.
Dans cette famille les fluoro quinolones sont les plus utilisés notamment la ciprofloxacine et la norfloxacine ; sont souvent utilisés en cas d’infection aigue de la vessie (cystite).
LES CYCLINES
MECANISME D’ACTION
Les cyclines agissent au niveau de la synthèse protéique de la bactérie ; grâce à leur capacité de diffusion intracellulaire ils empêchent la synthèse protéique entrainant ainsi l’arrêt de la replication, de la division cellulaire et donc de la multiplication bactérienne.
CLASSIFICATION
C’est une famille d’antibiotiques à structure homogène ayant en commun un noyau naphtacéne, ont une activité bactériostatique.
Chlortétracycline
oxytétracycline
Les cyclines de deuxième génération avec le lymécycline, le méthylène cycline, le doxycycline. Ces ATB sont très utilisés dans le traitement de l’acné, des maladies respiratoires. Le minocycline peut être à l’origine d’allergies très graves son utilisation est réservée aux traitements des infections résistantes aux cyclines.
La doxycycline et le chlortétracycline (auréomycine) sont les plus utilisés .
LES MACROLIDES
MECANISME D’ACTION
Les macrolides agissent au niveau de la synthèse protéique de la bactérie. Ils empêchent la synthèse protéique par fixation sur la sous unité 50 S des ribosomes bactériens aboutissant ainsi à l’arrêt de la division cellulaire bactérienne.
CLASSIFICATION
Ces molécules ont toutes un macrocycle lactone, mais elles se différencient entres elles selon le nombre de chainons que celui-ci comporte ; ainsi on a :
Macrocycle lactone à 14 chainons
– Erythromycine
– Clarithromycine
– Roxithromycine
Macrolide lactone à 15 chainons
– Azithromycine
Macrolide lactone à 16 chainons
– josamycine
– spiramycine
AUTRES FAMILLES :
Polypeptides :
G.1: Polymixyne
G.2: Gramicidine- thyrocidine
G.3: Bacitracine
Les glycopeptides : G.1: Glycopeptide
G.2: -lipo-glygopeptide : fosfomycine
Sulfamides :
G.1: sulfaméthoxazole – sulfaguanidine – sulfapyridine
G.2: diaminopyrimidines (trimethoprime)
G.3 : trimethoprime+sulfaméthoxazole(cotrimoxazole):
L’association sulfaméthoxazole+triméthoprime (cotrimoxazole) très utilisée notamment dans la prévention des infections opportunistes du sida.
G.4 :Trimethoprime+sulfaméthrole
rifamycine : rifampicine
Nitro-imidazolés : ce sont des ATB antibactériens, antiparasitaires et antifongiques
– métronidazole – secnidazole – tinidazole
Nitrofuranes : nifuroxazide – nitrofurantoine
Hydroxyquinoleine : nitroxoline – oxyquinol
Acide fusidique : fusidine
L’AUTOMEDICATION
Notions générales
L’automédication est l’institution d’un traitement médicamenteux par le patient, sur sa propre initiative et sans prescription médicale. Dans 66% des cas, l’automédication est l’effet d’une initiative du patient, en dehors de toute influence. Une fois sur deux, les produits consommés sont potentiellement dangereux. Elle peut être favorisée par l’utilisation d’anciennes ordonnances, ou par la présence de médicaments déjà acquis (encore présents dans l’armoire à pharmacie) ou fournis par l’entourage et sur sa « recommandation » ! L’automédication est souvent « justifiée » par le patient qui évite de consulter le médecin. Elle est fréquente lorsque les symptômes peuvent être diagnostiqués facilement ou s’ils ont déjà faits l’objet d’une prescription médicale conforme. L’automédication est facilitée par le fait que les médicaments vendus sans ordonnance représentent prés de 50% de la production pharmaceutique.
L’automédication est régulièrement pratiquée par 5 à 10 % des adolescents et dépasse 50% après 65 ans ou dans le cadre de certaines pathologies [1].
Face au besoin de santé croissant et une volonté de plus en plus grande du patient (client) à prendre en charge lui-même ses problèmes de santé, le pharmacien se doit d’être de plus en plus disponible.
Le rôle du pharmacien d’officine sera de conseiller les patients et de les orienter vers le médecin pour une bonne prise en charge de leurs affections.
Les origines de l’automédication
Les origines de l’automédication peuvent être décrites selon trois sources :
L’existence de l’armoire à pharmacie
Son contenu provient le plus fréquemment d’anciens traitements pour lesquels le malade s’est révélé non observant. La trop grande quantité de médicaments délivrée par le pharmacien peut parfois être à l’origine du contenu de l’armoire.
Le conseil
C’est l’acte pharmaceutique où l’espace de liberté du pharmacien qui exerce sa compétence avec le plus de spécificité et de responsabilité.
Le malade entrant dans l’officine peut demander lui-même conseil au pharmacien. La jurisprudence permet au pharmacien d’officine de poser quelques questions pour avoir une idée de l’affection, avant de délivrer un médicament. Cependant, il est interdit au pharmacien de faire le suivi du patient.
L’autre situation qui se présente le plus souvent est l’incertitude, l’hésitation lors de la demande d’un produit et l’attente du conseil formulé par le pharmacien, ou la confirmation de sa demande.
L’environnement
Ce terme regroupe tous les moyens mis en œuvre pour solliciter le futur acheteur : presse, revue, affiche, ainsi que l’avis de l’entourage, proche, ami, voisin, parent, etc.…, surtout si l’un d’eux fait partie du corps médical
(infirmier, représentant médical, ouvrier dans une industrie pharmaceutique, vendeur dans une pharmacie).
Les différents types d’automédication
Il existe trois types d’automédication :
L’automédication ‘’primaire’’
Elle permet de soigner des symptômes alors qu’aucun diagnostic n’a été porté par un médecin. Cette automédication ne doit pas durer plus d’un jour ou deux. On peut utiliser, soit certains types de médicaments vendus sans ordonnance ou des médicaments d’urgence.
L’automédication ‘’secondaire’’
Appelée également « remédication » : elle permet de soigner les symptômes d’une maladie ou d’une crise qui a été déjà diagnostiquée par le médecin. Il a alors laissé au malade une ordonnance avec des indications précises pour qu’il sache quoi faire au cas où la crise surviendrait.
L’automédication « tertiaire »
Elle est pratiquée depuis de nombreuses années par les personnes ayant une maladie chronique comme l’asthme ou le diabète. Ce sont les personnes elles-mêmes, avec l’accord et sous le contrôle régulier du médecin, qui s’administrent les médicaments à des doses qu’ils connaissent et qu’ils adaptent le cas échéant.
Facteurs favorisants l’automédication :
Les raisons poussant à une automédication peuvent se résumer comme suit :
– manque de temps,
– difficulté d’accès aux services de santé (secteur public surtout),
– le médicament est facile à obtenir,
– les conditions économiques du patient sont peu favorables,
– le niveau socio éducatif souvent élevé pour certaines personnes,
– la situation pathologique est jugée d’importance secondaire par le malade,
– le malade a déjà souffert d’une symptomatologie comparable et considère, qu’il sait comment la traiter,
– enfin il existe une crainte d’apprendre qu’il s’agit d’une maladie sérieuse, crainte qui n’élimine cependant pas le désir de se soigner.
Les dangers de l’automédication
Risques liés à l’autodiagnostic
C’est probablement le risque le plus important qui consiste à retarder l’administration d’un traitement approprié ou de masquer une symptomatologie. Ceci s’observe lors de l’utilisation inappropriée de médicaments comme les antibiotiques. Ce retard dans l’administration peut avoir des conséquences sociales comme l’absentéisme plus long que nécessaire en milieu scolaire, ou professionnelles, ou encore un prix plus élevé des traitements.
Risques liés aux médicaments
Les effets indésirables
Ce risque a trait aux effets indésirables de l’automédication, les exemples sont nombreux et on peut citer :
– le risque allergique,
– le risque cutané : prurit simple, rashs bénins, érythèmes.
Les interactions médicamenteuses
On entend par interaction médicamenteuse toute modification des effets d’un médicament par la prise antérieure ou simultanée d’un autre ; c’est le cas des quinolones associés aux anti-vitamines K qui entrainent une potentialisation des effets de ces derniers.
Ce constat montre à quel point l’automédication peut constituer un facteur modifiant la réponse pharmacologique.
OBJECTIF GENERAL
L’automédication connait une ampleur autant en zone urbaine qu’en périphérie de Dakar, où le faible pouvoir d’achat des populations et le marché des médicaments de la rue constituent des facteurs favorisants.
Toutefois, l’utilisation inappropriée de médicaments comme les antibiotiques, constitue un risque majeur observé lors de l’automédication.
Soucieux des conséquences néfastes de l’usage d’un ATB sans prescription médicale, nous avons cherché à savoir dans notre étude si les populations de la périphérie de Dakar s’adonnent à l’automédication des ATB ?
L’objectif de notre travail est d’étudier la pratique de l’automédication des antibiotiques dans la commune de Guédiawaye.
OBJECTIFS SPECIFIQUES:
Identifier les caractéristiques des individus associées à l’automédication
Etudier la fréquence de l’automédication des ATB
Identifier les affections associées à l’automédication des ATB
Identifier les facteurs favorisant l’automédication des ATB
Formuler des recommandations sur l’automédication des ATB
Cadre d’étude
Il s’agit de la commune d’arrondissement de Guédiawaye qui est présentée de la façon suivante.
Situation géographique
Guédiawaye chef lieu de département du même nom, est une ville du Sénégal située au nord de la région de Dakar et en bordure de la mer. La ville est découpée en cinq communes d’arrondissement depuis le 30 avril 1996 par le décret n° 96-745. Il s’agit de : GOLF SUD – MEDINA GOUNASS – NDIAREME LIMAMOULAYE – SAM NOTAIRE – WAKHINANE NIMZATT.
Données démographiques
La population de la ville est estimée à plus de 400 000 habitants. Guédiawaye est composée de plusieurs ethnies : pulaar, wolof, sérères, diola, man jack, etc. On note aussi la présence d’étrangers comme des guinéens, camerounais, congolais.
C’est une population très jeune, dont la majorité de la population sont des musulmans (90%), et une minorité de chrétiens. On y trouve toutes les couches sociales et catégories socioprofessionnelles du pays.
Ressources éducationnelles
A l’instar des autres villes du Sénégal, le secteur éducatif occupe une place importante, voire prioritaire dans les activités de la population et dans la gestion des collectivités locales de Guédiawaye.
|
Table des matières
INTRODUCTION
PREMIERE PARTIE : revue de la littérature
I. GENERALITES SUR LES ANTTBIOTIQUES
II. DEFINITION ET ORIGINE
III. CLASSIFICATION DES ATB
III.1. LES BETA- LACTAMINES
III.1.1. MECANISME D’ACTION
III.1.2. CLASSIFICATION
III.1.2.1.LES BETA- LACTAMINE A NOYAU PENAME
III.1.2.2.LES BETA-LACTAMINES A NOYAU CEPHEME
III.1.2.3.LES BETA-LACTAMINES A NOYAU PENEME
III.1.2.4.LES MONOBACTAMES
III.2. LES AMINOSIDES
III.2.1. Mécanisme d’action
III.2.2. Classification
III.3. LES PHENICOLES
III.3.1. MECANISME D’ACTION
III.3.2. CLASSIFICATION
III.4. LES QUINOLONES
III.4.1. MECANISME D’ACTION
III.4.2. CLASSIFICATION
III.5. LES CYCLINES
III.5.1. MECANISME D’ACTION
III.5.2. CLASSIFICATION
III.6. LES MACROLIDES
III.6.1. MECANISME D’ACTION
III.6.2. CLASSIFICATION
III.6. AUTRES FAMILLES :
IV. L’AUTOMEDICATION
IV.1. Notions générales
IV.2. Les origines de l’automédication
IV.2.1. L’existence de l’armoire à pharmacie
IV.2.2. Le conseil
IV.2.3. L’environnement
IV.3. Les différents types d’automédication
IV.3.1. L’automédication ‘’primaire’’
IV.3.2. L’automédication ‘’secondaire’’
IV.3.3. L’automédication « tertiaire »
IV.4. Facteurs favorisants l’automédication :
IV.5. Les dangers de l’automédication
IV.5.1. Risques liés à l’autodiagnostic
IV.5.2. Risques liés aux médicaments
a- Les effets indésirables
b- Les interactions médicamenteuses
DEUXIEME PARTIE : travail personnel
I. OBJECTIF GENERAL
I.1. OBJECTIFS SPECIFIQUES:
II. Cadre d’étude
II.1. Situation géographique
II.2. Données démographiques
II.3. Ressources éducationnelles
II.4. Situation économique
II.5. Situation sanitaire
III. MATERIELS ET METHODES
III.1. Matériel
III.2. Méthodes
IV. RESULTATS
IV.1. Caractéristiques de la population étudiée
IV.1.1. Répartition selon le genre
IV.1.2. Répartition selon le niveau de scolarisation :
IV.1.3. Répartition selon l’activité
IV.1.4. Répartition selon l’adhésion à une mutuelle de santé
IV.2. Fréquence de l’automédication par les antibiotiques :
IV.2.1. Fréquence de l’automédication selon la taille de la population
IV.2.2. Fréquence de l’automédication selon les caractéristiques de la population :
IV.2.2.1.Automédication et genre
IV.2.2.2.Automédication par les antibiotiques et niveau d’instruction
IV.2.2.3.Automédication par les antibiotiques et activité professionnelle
IV.2.2.4.Automédication par les antibiotiques et adhésion à une mutuelle de santé
IV.3. Affections associées à l’automédication par les antibiotiques
IV.3.1. Nature des affections ou symptômes associés à l’automédication par les antibiotiques
IV.4. Antibiotiques utilisés en automédication :
IV.5. Sources d’approvisionnement des ATB :
IV.6. Facteurs favorisants l’automédication par les antibiotiques
IV.7. Perception des résultats de l’automédication par les antibiotiques par les usagers:
V. DISCUSSION
V.1. Fréquence de l’automédication selon les caractéristiques de la population
V.1.1. Automédication selon le sexe (tableau VIII) :
V.1.2. Automédication selon l’âge (figure 17)
V.1.3. Automédication selon le niveau d’instruction (tableau IX)
V.1.4. Automédication selon l’activité (tableau X)
V.2. Fréquence de l’automédication par les ATB (tableau VII)
V.3. Affections associées à l’automédication par lesATB
V.3.1. Nature des affections ou symptômes associés à l’automédication par les ATB
V.4. Antibiotiques utilisés en automédication : (figure 18) :
V.5. Sources d’approvisionnement des ATB (figure 19):
V.6. Facteurs favorisant l’automédication par les ATB (tableau XIII)4
V.7. Perception des résultats de l’automédication par les ATB par les usagers (tableau XIV)
CONCLUSION ET RECOMMANDATIONS
CONCLUSION
BIBLIOGRAPHIES
Télécharger le rapport complet