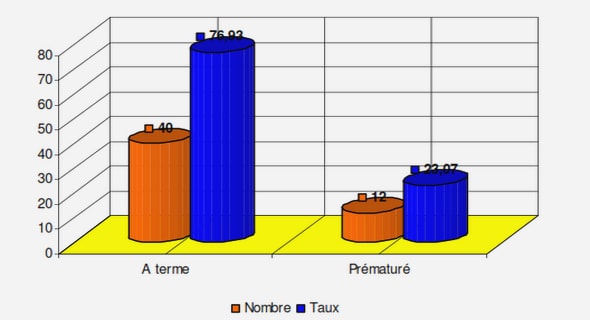
Efficacité de l’ASAQ sur le paludisme et l’anémie
Le paludisme reste encore de nos jours un problème majeur de santé publique dans le monde. La transmission du paludisme est active dans les six régions de l’OMS. Au niveau mondial, la population susceptible d’être infectée par le parasite et de développer la maladie s’élève à 3,2 milliards, et le risque est élevé (plus d’une chance sur 1 000 de contracter le paludisme au cours d’une année) pour 1,2 milliard de personnes. Selon l’OMS en 2013, 198 millions de cas de paludisme (marge d’incertitude : 124 et 283million) et 584000 décès (marge d’incertitude : 367000 et 755000) ont été enregistrés. La plupart des décès (90 %) ont lieu en Afrique subsaharienne chez les enfants de moins de cinq ans qui représentent 78% des décès [1] Le paludisme est responsable d’une morbidité et d’une mortalité élevée, et a un impact négatif sur la performance scolaire. Les publications récentes montrent que le paludisme maladie est une cause fréquente d’absentéisme scolaire [3]. Par contre le paludisme infection a un impact négatif sur la réussite scolaire et la performance cognitive [3,4]. Le paludisme et ses effets collatéraux négatifs sur la performance scolaire peuvent être prévenus en adoptant une stratégie CPS en milieu scolaire.
Au Mali en 2012, on a enregistré dans les établissements de santé 2 111 434 cas de paludisme (1 465 046 de cas simples et 646 388 cas graves) avec 1833 décès, soit un taux de létalité de 0,87‰. Le paludisme représente 42% des consultions dans les services de santé au Mali, quel que soit l’âge, la tranche de moins de 5 ans était la plus vulnérable [2]. Les enfants de 5 à 15 ans sont beaucoup plus exposés avec une probabilité d’utiliser une MII plus faible de 55,9 % comparativement aux groupes les plus jeunes 72,7% ou les plus âgés 66,7% [2].
Les principales mesures de lutte contre le paludisme sont: le dépistage des cas suspects de paludisme, un traitement rapide et efficace par les combinaisons thérapeutiques à base d’artémisinine (CTA), l’utilisation de moustiquaires imprégnées d’insecticide à longue durée d’action (MILDA) et la pulvérisation intra-domiciliaire d’insecticide (PID), le traitement préventif intermittent (TPIp)à Sulfadoxine-pyriméthamine (SP) des femmes enceintes, la chimio prévention du paludisme saisonnier (CPS) chez les enfants de moins de 5 ans. La chimio prévention du paludisme saisonnier se définie comme « l’administration de médicaments antipaludiques (sulfadoxine-pyriméthamine et amodiaquine) à un mois d’intervalle aux enfants de 3 mois à 5 ans pendant la pendant la saison de haute transmission du paludisme .
La CPS est recommandée dans les zones de forte transmission saisonnière, dans toute la sous-région du sahel. Un cycle de traitement complet par la sulfadoxine-pyriméthamine (SP) et l’amodiaquine (AQ) doit être administré à des enfants âgés de 3 à 59 mois à intervalles d’un mois, à partir du début de la saison de transmission jusqu’à un maximum de quatre cycles pendant la saison de haute transmission du paludisme (à condition que les deux médicaments conservent une efficacité antipaludique suffisante) [5]. Une étude récente au Kenya a montré que l’administration de la sulfadoxinepyrimethamine+Amodiaquine chez les enfants en primaire améliore leur performance cognitive [6].Une étude réalisée en Gambie avec la distribution communautaire de la combinaison sulfadoxine-pyrimethamine et Amodiaquine en TPI chez les enfants de 6 ans et moins a donné une efficacité de 87% contre le paludisme [7]. Selon une revue par Greenwood, chez les enfants plus jeunes (âge inférieur à 5 ans) le traitement intermittent préventif réduit la mortalité infantile liée au paludisme de 40% [8]. Ces différentes études ont permis à l’OMS de recommander la stratégie de la chimioprévention du paludisme saisonnier avec la sulfadoxine-pyrimethamine et l’amodiaquinepour les régions :
– où plus de 60 % de l’incidence annuelle du paludisme sont enregistrés sur quatre mois;
– où la morbidité palustre représente la majeure partie de la morbidité chez l’enfant
– (incidence > 10 cas de paludisme pour 100 enfants au cours de la saison de transmission) ;
– où l’efficacité antipaludique de la SP et de l’AQ est conservée.
Le déploiement de la CPS avec SP + AQ risque d’accroître la pression médicamenteuse sur le parasite du paludisme, entraînant une résistance à cette association médicamenteuse. Une résistance à SP ou AQ réduira l’efficacité de la CPS pour la protection des enfants contre le paludisme clinique, bien que la relation entre le degré de résistance et l’efficacité de la CPS n’ait pas encore été clairement définie.
Epidémiologie du paludisme
Agents pathogènes
Les plasmodies sont des protozoaires appartenant à l’embranchement des Apicomplexa (sporozoaires),de la classe des Haemosporidae, de l’ordre des Haemosporida et de la famille des Plasmodidae. Cinq espèces plasmodiales sont inféodées à l’homme : Plasmodium falciparumestresponsable de fièvre tierce maligne Plasmodiummalariae estresponsable est de fièvre quarte bénigne Plasmodium ovale est responsable de fièvre tierce bénigne Plasmodium vivaxresponsable de fièvre tierce et peut occasionner les formes cliniques graves surtout chez la femme enceinte. Plasmodium knowlesidedescription récente, estresponsable de fièvre quotidienne, il s’agit d’une espèce simienne, les singes macaques M. fascularis et M. nemestrina sont les reservoirs de parasites, le parasite est transmis par le groupe Anophlesesleucosphyrus (Anophelesbalabacensis et Anophelesdirus) [12, 13]. P. knowlesis’est adaptée à l’homme en Asie du Sud Est. Plasmodium cynomologia été récemment décrit comme pouvant naturellement infecter l’homme en Asie du Sud Est, il est responsable de fièvre quotidienne, les singes macaques sont les réservoirs de parasites et Anophelesfreeborni est responsable de la transmission [14,15].
Plasmodium falciparumestl’espèce la plus redoutable et malheureusement la plus répandue en Afrique tropicale. Il est répandu sur l’ensemble de la zone intertropicale. Plasmodium vivaxpossède également une large répartition en Asie mais rare en Afrique noire. Le Plasmodium malariaeprésente une répartition plus clairsemée grossièrement superposable à celle de P. falciparum. P. ovale est essentiellement retrouvé en Afrique intertropicale.
Vecteurs
Les vecteurs du paludisme humain appartiennent tous au genre Anopheles. Les anophèles appartiennent au phylum des Arthropodes, à la classe des Insectes, à l’ordre des Diptères, au sous-ordre des Nématocères, à la famille des Culicidae à la sous famille des Anophelinae et au genre Anopheles. On compte environ 400 espèces d’anophèles anthropophiles et zoophiles dans le monde. Mais seules 60 d’entres elles sont des vecteurs du paludisme dans les conditions naturelles. Les mâles se nourrissent uniquement de jus sucré, ils ne piquent pas. Les femelles ont besoin de protéines pour assurer le développement de leurs ovaires ; elles le puisent dans le sang des vertébrés, dont l’homme. Seules les femelles sont donc capables de transmettre l’agent pathogène du paludisme. En Afrique tropicale les vecteurs majeurs sont :
– Anophelesgambiaes.l. qui est un complexe d’espèces comprenant, An. arabiensis, An. melas, An. gambiaes.s.
– An. funestus
– An. moucheti
– An. nili.
Réservoirs de Parasites
Le réservoir principal des parasites du paludisme est l’homme sauf dans le cas de P. knowlesiet de P. cynomolgi. Mais pour certaines espèces, il y a aussi les primates (genre Aotus) comme pour de P. vivax. Les singes Macaque sont les principaux réservoirs de P. knowlesi.
Cycle biologique du Plasmodium
Les plasmodies sont des protozoaires intracellulaires dixènes. Leur cycle biologique est complexe et se déroule chez deux hôtes : l’Homme (chez qui se déroule le cycle schizogonique asexué) et l’Anophèle femelle (vecteur chez lequel se déroule le cycle sporogonique sexué et qui est l’hôte définitif stricto senso).
Cycle chez l’homme
• Cycle exo érythrocytaire:
Au cours de la piqûre, l’Anophèle femelle infectée injecte dans un capillaire des sporozoïtes. Il est à noter que moins de 20% des piqûres de moustiques contenant des sporozoïtes dans leurs glandes salivaires sont responsables d’infections en zone d’endémie. Les sporozoïtes transitent dans la circulation générale et, en quelques minutes, ils envahissent les hépatocytes grâce à une interaction spécifique entre la protéine majeure de surface du sporozoïte et un récepteur spécifique situé sur la membrane plasmique de l’hépatocyte. Le sporozoïte entre alors dans une phase de réplication, au sein de la vacuole parasitophore, et de prolifération intracellulaire qui repousse en périphérie le noyau de la cellule et finit par constituer une masse multi nucléée appelée schizonte. Cela entraine la lyse de l’hépatocyte infecté qui libère plusieurs dizaines de milliers de mérozoïtes dans la circulation. Cette phase de multiplication est asymptomatique et dure de 8 à 15 jours, selon les espèces. P. vivax possède des formes dormantes de persistance hépatique appelées hypnozoïtes. Dans le cas de P. ovale, la présence d’hypnozoïtes n’a pas fait l’objet d’une confirmation sans équivoques. P. falciparum et P. malariae ne possèdent pas de formes dormantes.
• Cycle intra-érythrocytaire:
Seule cette phase sanguine est responsable des symptômes qui peuvent être d’intensité variable. Les mérozoïtes libérés lors de la rupture de l’hépatocyte vont débuter le cycle sanguin asexué de prolifération de P. falciparumen infectant les érythrocytes. Le mérozoïte pénètre grâce à un processus actif et se différencie au sein d’une vacuole parasitophore en anneau, puis en trophozoïte, stade à partir duquel une intense phase réplicative commence. Il donne alors naissance au schizonte, celui-ci après segmentation montre une forme caractéristique de rosace, puis libère 8 à 32 mérozoïtes qui, selon l’espèce, réinfectent rapidement des érythrocytes sains. L’ensemble de ce cycle dure 48 heures chez P. faciparum. L’apparition des gamétocytes à lieu en général la deuxième semaine qui suit l’infection et ces formes peuvent persister plusieurs semaines après la guérison. A la suite d’une nouvelle piqûre par une Anophèle, les gamétocytes mâles et femelles (au dimorphisme sexuel marqué) sont ingérés avec le repas sanguin.
Cycle chez l’Anophèle
Lors d’un repas sanguin sur un individu infecté, l’Anophèle femelle ingère des gamétocytes, à potentiel sexuel mâle ou femelle. Ceux-ci parviennent dans l’estomac du moustique et se transforment en gamètes. Le gamète mâle subit un processus d’exflagellation à la suite duquel les gamètes femelles sont fécondés. Il en résulte un zygote appelé ookynète ; celuici s’implante sous la paroi stomacale en formant l’oocyste. Cette brève phase diploïde s’achève par une division méiotique et est suivie par plusieurs milliers de mitoses qui conduisent au développement de sporozoïtes. L’éclatement de l’oocyste libère ces éléments mobiles et haploïdes dans l’hémolymphe. Les sporozoïtes gagnent préférentiellement les glandes salivaires du moustique d’où ils pourront être injectés avec la salive lors d’une piqûre infectante. Chez le moustique, l’ensemble de ce cycle se déroule en 10 à 40 jours, suivant la température extérieure et les espèces en cause. La durée de vie de l’anophèle est d’environ 30 jours [16].
Les niveaux d’endémicité du paludisme
L’étude de l’indice splénique et celle de l’indice plasmodique permettent de classer le paludisme selon les niveaux de transmission : il existe la classification de Kampala (indice splénique) (Novembre 1950) et la classification de Yaoundé (juillet 1962) (Indice plasmodique) Une zone est dite :
Hypoendémiquesi IS : 0-10 %, IP ≤ 25 %.
Dans cette zone l’état de prémunition de la population est faible. Il existe un risque d’épidémie grave selon les conditions climatiques. Le paludisme touche tant les enfants que les adultes.
Mésoendémiquesi IS : 11-50 %, IP : 26-50 %.
Dans cette zone, l’état de prémunition de la population est moyen, le risque épidémique existe. Des cas d’accès pernicieux sont observés chez l’adulte jeune.
Hyperendémiquesi IS : 51-75 %, IP : 51-75 %.
L’état de prémunition est correct. Il n’existe pas de risque épidémique (sauf en milieu urbain). Le risque est important pour le nouvel arrivant. La forte mortalité infantile dans cette zone est liée au paludisme. Le paludisme viscéral évolutif est présent.
Holoendémiquesi IS : >75 %, IP > 75%.
La transmission du paludisme est holoendémique dans les zones de barrages aussi. L’état de prémunition est correct. Il y a une forte mortalité infantile liée au paludisme ; existence de splénomégalie palustre de l’adulte ; une morbidité importante.
CONCLUSION
Le but de notre étude était d’évaluer l’efficacité de l’ASAQ en CPS en milieu scolaire périurbain. Nos résultats montrent que l’ASAQ est efficace en CPS chez les enfants d’âge scolaire et protège contre le paludisme maladie et le paludisme infection, elle ne réduit pas significativement la survenue de l’anémie. Elle pourrait servir d’alternative à la molécule SPAQ dans la chimio-prévention du paludisme saisonnier. La stratégie CPS est applicable en milieu scolaire urbain et est une bonne approche pour couvrir les enfants de 6 à 15 ans.
|
Table des matières
1-Introduction
2-Objectifs
2.1- Objectif général
2.2- Objectifs spécifiques
3- Généralités
3.1-Epidémiologie du paludisme
3.1.1- Agents pathogènes
3.1.2Vecteurs
3.2. Cycle biologique du Plasmodium
3.2.1. Cycle chez l’Anophèle
3.2.2-Cycle chez l’homme
3.3-Les niveaux d’endémicité du paludisme
3.4 -Les personnes à risque
3.5- Physiopathologie du paludisme
3.5.1- Paludisme non compliqué
3.5.2- Le paludisme grave et compliqué
3.6- Formes cliniques du paludisme
3.6-Les Antipaludiques
3.6.1- Définition
3.6.2- Classification
3.6.3- Combinaisons thérapeutiques antipaludiques
3.6.4- Vaccin antipaludique
3.7- Le paludisme au Mali
3.7.1- Faciès épidémiologique
3.7.2- Vecteurs du paludisme au Mali
3.7.3- Les stratégies de lutte contre le paludisme au Mali
4-Méthodologie
4.1- Site de l’étude
4.2- Période d’étude
4.3-Typed’étude
4.4-Population d’étude
4.5-Critères d’inclusion et de non inclusion
4.5.1-Critères d’inclusion
4.5.1-Critères de non inclusion
4.6- Echantillonnage et calcul de la taille d’échantillon
4.7- Techniques d’étude et variables mesurées
4.7.1- Etude clinique
4.7.3- Etude biologique
4.8- Variables sociodémographiques et autres variables
4.9 -Administration d’ASAQ en CPS et suivi des participants
4.10-Collecte, saisie, validation et analyse des données
4.11- Définitions opérationnelles
4.12-Considérations éthiques
5-Résultats
5.1-Caractéristiques sociodémographiques et biologiques
5.2-Efficacité de l’ASAQ sur le paludisme et l’anémie
CONCLUSION
![]() Télécharger le rapport complet
Télécharger le rapport complet