Généralités sur le cancer du col de l’utérus
Epidémiologie des cancers du col de l’utérus
Dans le monde, environ 500 000 nouveaux cas de cancer du col utérin sont diagnostiqués et 275.000 décès par cancer du col utérin se produisent chaque année, ce qui en fait le deuxième cancer féminin le plus fréquent [1]. Le cancer du col de l’utérus est très répandu menaçant la vie de nombreuses femmes dans le monde, avec des taux d’incidence allant de 4,8 pour 100.000 femmes par an dans le Moyen-Orient à 44,3 pour 100.000 en Afrique de l’Est [3]. Il existe une grande inégalité de répartition de l’incidence selon les pays, au bénéfice des pays industrialisés, 83 % des nouveaux cas et des décès de cancers du col surviennent dans les pays en voie de développement. Le taux d’incidence standardisé (sur la structure d’âge de la population mondiale) varie de 2,1 (en Égypte) à 47,3 (au Zimbabwe) cancers invasifs du col utérin pour 100 000 femmes selon les pays [4]. Le risque d’être atteint d’un cancer du col utérin au cours de la vie est estimé à 4 % dans les pays en voie de développement et inférieur à 1 % dans les pays industrialisés [5]. Cependant, ces taux d’incidence et de mortalité sont susceptibles d’être sousestimée dans les pays en voie de développement. L’Inde, le deuxième pays le plus peuplé du monde, représente 27% du total des décès par cancer du col utérin [6]. En Chine, en raison de l’absence d’un programme de dépistage du cancer du col utérin organisée à l’échelle nationale, le cancer du col utérin demeure un problème de santé publique important. Selon l’Office National pour la Prévention et le Contrôle du Cancer, en 2005, il y avait environ 58.000 nouveaux cas de cancer du col utérin et environ 20 000 décès [7].
Le taux d’incidence spécifique selon l’âge a enregistré deux pics, le premier chez les femmes âgées de 35-50 ans et le deuxième chez les femmes âgées de 80-84 ans .
En Europe, en 2004, il a été estimé à près de 30 400 le nombre de nouveaux cas de cancer du col de l’utérus (9ième cancer chez la femme dans l’Union européenne) et à près de 13 500 le nombre de décès dus à ce cancer [10]. La situation est hétérogène selon les pays. Le taux d’incidence standardisé (monde) estimé en 2004 varie de 4,7 (en Finlande) à 18,6 (en Slovénie) cancers invasifs du col utérin pour 100 000 femmes selon les pays [11]. En France, le cancer du col de l’utérus est le dixième cancer chez la femme par sa fréquence, avec 3 068 cas estimés pour l’année 2005, et le 9ième lorsque l’on considère le taux d’incidence standardisé (monde) qui est, pour l’année 2005, estimé à 7,1 pour 100 000 femmes [12]. Le taux d’incidence du cancer du col de l’utérus n’a cessé de diminuer entre 1980 et 2005 avec un taux annuel moyen de décroissance de 2,9 %. Dans le même temps, le taux de mortalité a diminué en moyenne de 4,0 % par an .
Aux Etats Unis, les décès dus au cancer du col utérin ont diminué au cours du dernier siècle. Les taux de mortalité par cancer ajustés selon l’âge pour les femmes entre 1930-2000 . On observe une nette régression de ce cancer grâce à une bonne politique de prévention, de dépistage et de surveillance.
En Afrique sub-saharienne, le cancer invasif du col utérin (CIC) est le plus fréquent des cancers chez la femme avec plus de 75 000 nouveaux cas et plus de 50 000 décès par ans. L’incidence standardisée sur l’âge des CIC en Afrique sub-saharienne est l’une des plus élevée au monde variant de 56,3 cas/105 personnes année (PA) en Guinée à 15,6 cas/105 PA au Niger selon les données récentes publiées par le centre international de recherche sur le cancer (CIRC)[6]. Au Sénégal, il n’existe pas de registre de cancer du col utérin. Cependant une étude épidémiologique effectuée à l’institut Curie de Dakar [15] a montré que la prévalence du cancer du col de l’utérus était de 240 cas en 2001. En plus l’étude de Ferlay et al. en 2008 a montré que le Sénégal est caractérisé par une incidence et un taux de mortalité de cancer du col de l’utérus très élevé et occupe le 17ième rang au niveau du continent Africain. En résumé le cancer du col de l’utérus est le cancer prédominant chez les femmes en Afrique de l’Est, en Asie du Sud-Est et en Mélanésie, alors qu’elle est la cause la plus fréquente de décès par cancer en Afrique de l’Est, au MoyenOrient, en Afrique de l’Ouest; en Amérique centrale; en Asie du Sud-Central et en Mélanésie.
Rappel anatomique
L’utérus est un organe creux faisant partie du système génital féminin interne. Il se compose d’un corps et d’un col et se situe dans le petit bassin, entre la vessie et le rectum. Sa taille et sa forme sont semblables à celles d’une petite poire. Le corps de l’utérus est constitué pour l’essentiel du myomètre, une épaisse couche de muscle, elle-même tapissée de tissu conjonctif, la séreuse. L’intérieur du corps de l’utérus, la cavité utérine, est recouvert d’une muqueuse qui contient de nombreuses glandes et que l’on appelle l’endomètre. Les trompes de Fallope s’abouchent de part et d’autre de la zone supérieure du corps de l’utérus. La partie inférieure de l’utérus se compose du col de l’utérus (cervix) et du canal du col de l’utérus (canal cervical). Le col et la cavité utérine sont revêtus d’une muqueuse différente. En effet, celle du col de l’utérus secrète un mucus plus visqueux, qui ferme le canal cervical. Le col de l’utérus s’ouvre sur le vagin. Cette portion intravaginale visible porte aussi le nom de «museau de tanche».
Le col utérin est la partie la plus inférieure de l’utérus et met en communication le corps de l’utérus avec le vagin et l’extérieur. De forme conique, il mesure 2 à 3 cm de long et présente un orifice à bord régulier. Le col utérin est composé de deux parties: l’exocol et l’endocol. L’exocol est la partie visible du col et s’étend jusqu’à la partie haute du vagin. Il est recouvert d’un épithélium malpighien non kératinisé composé de trois couches cellulaires: la couche profonde faite de cellules cubiques prolifératives dites cellules basales, la couche moyenne faite de cellules matures polyédriques riche en glycogène et la couche superficielle faites de cellules aplaties et vieillissantes, prêtes à desquamer. L’épithélium est séparé du stroma par une lame basale nécessaire au maintien de la structure. En sa partie centrale, l’exocol contient l’orifice externe [18]. L’endocol est la partie qui relie l’orifice externe à l’isthme utérin. Il est recouvert d’un épithélium glandulaire simple, cylindrique, formé d’une seule couche cellulaire. Cet épithélium s’invagine dans le stroma sous-jacent formant ainsi des glandes endocervicales. Des cellules ciliées et des cellules mucosécrétantes (produisant la glaire cervicale) sont retrouvées au sein de cet épithélium .
Biologie des cancers du col de l’utérus
HPV
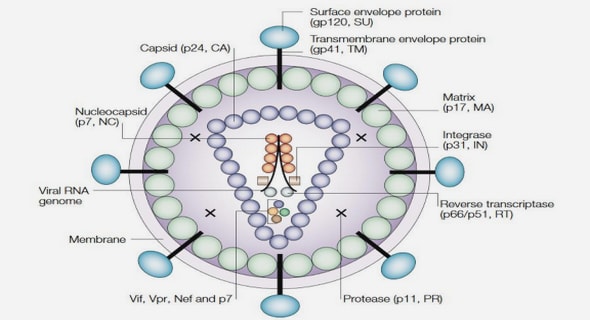
Les papillomavirus humains ou HPV (Human Papilloma Virus) sont des virus nus (sans enveloppe) de petite taille (45 à 55 nm de diamètre) appartenant à la famille des Papovaviridae. Leur génome est constitué d’ADN double brin de 7 900 paires de bases environ, dont les séquences codant les protéines virales sont regroupées sur un seul brin. L’organisation génomique distingue trois régions:
❖ la région ORF L (pour late) (L1-L2), ou zones de lecture tardive, qui codent pour les polypeptides de structure des virions (capside),
❖ la région ORF E (open reading frames early) (E1- E2-E4-E5-E6- E7), ou zones de lecture précoce, qui contiennent l’information de la réplication virale et de la transformation néoplasique,
❖ et la dernière région, non codante, appelée LCR (Long Control Region) contient les promoteurs des gènes précoces et des séquences de régulation de la réplication et de la transcription.
À l’heure actuelle, 118 génotypes de papillomavirus ont été totalement séquencés sur un peu plus de 200 identifiés, parmi lesquels 96 papillomavirus humains (HPV 1 à HPV 96) et 22 papillomavirus animaux [21]. Tous les papillomavirus se distinguent en fonction de leur tropisme (cutané ou muqueux), de leurs propriétés biologiques et de leur potentiel oncogénique (bas risque ou haut risque). Ils infectent les cellules germinales de la couche basale des épithéliums malpighiens [22]. L’infection persistante par un HPV à haut risque oncogène est considérée comme la cause principale du cancer du col utérin [23]. Ce virus est transmis préférentiellement par contact sexuel, souvent lors des premiers rapports. La prévalence de l’infection à HPV à haut risque oncogène est très dépendante de l’âge : élevée avant 30 ans, elle diminue ensuite progressivement avec l’âge avec parfois un pic vers 45-49 ans [24]. Environ 45 génotypes de HPV peuvent infecter la sphère anogénitale; seuls 18 sont considérés à haut risque oncogène pour le col utérin dont 12 de façon bien établie.
|
Table des matières
INTRODUCTION
CHAPITRE I : CANCERS DU COL DE L’UTERUS
I. Généralités sur le cancer du col de l’utérus
I.1 Epidémiologie des cancers du col de l’utérus
I.2 Rappel anatomique
I.3 Biologie des cancers du col de l’utérus
I.3.1 HPV
I.3.2 La prévention
CHAPITRE II : EFFETS PHYSIQUES DES RADIATIONS IONISANTES
II.1 L’étape physique
II.1.1 Interaction électrons-matière
II.1.2 Interactions photons-matière
II.2 Effets physico-chimiques
II.2.1 Effet physico-chimique direct
II.2.2 Effet physico-chimique indirect
CHAPITRE III : EFFETS BIOLOGIQUES DES RADIATIONS IONISANTES
III.1 Effets direct et indirect du rayonnement gamma du 60Co
III.2 Effets sur les molécules biologiques
III.2.1 Effets sur ADN
III.2.2 Systèmes de Réparations des lésions radio-induites
III.3. Arrêts du cycle cellulaire radio-induits
III. 3.1. Généralités et régulation du cycle cellulaire
III. 3.2. Arrêts du cycle cellulaire après irradiation
CHAPITRE IV : MARQUEURS DE RADIORESISTANCE
IV.1 Marqueur hypoxique : HIF1 α (Hypoxia Inductible Factor 1α)
IV.1.1 Structure
IV.1.2 Expression et régulation de HIF-1
IV.1.3 Mécanisme d’action
IV.1.4 Effets biologiques
IV. 2 Marqueur angiogénique: VEGF (Vascular Endothelial Growth Factor)
IV.2.1 Structure
IV.2.2 Expression et régulation
IV.2.3 Mécanisme d’action
IV.2.4Effets biologiques
IV.3 Marqueurs métaboliques
IV.3.1 AC IX (Anhydrase carbonique IX)
IV.3.1.1 Structure
IV.3.1.2 Expression et régulation
IV.3.1.3 Mécanisme d’action
IV.3.1.4 Effets biologiques
IV.3.2 Glucose transport 1 : GLUT-1
IV.3.2.1 Expression et régulation
IV.3.2.2 Mécanisme d’action
VI.3.2.3 Effets biologiques
CONCLUSION
REFERENCES BIBLIOGRAPHIQUES